Dieser Beitrag taucht tief in das Ökosystem der Digitalen Medizin ein. Er beleuchtet die technologischen Säulen, von der „App auf Rezept“ bis zur künstlichen Intelligenz, und widmet sich ausführlich einer ihrer faszinierendsten Ausprägungen: der chirurgischen Robotik. Was leisten diese digitalen Helfer heute schon im Operationssaal, und welche atemberaubende Zukunft steht uns bevor? Wir werden die immensen Chancen ebenso analysieren wie die erheblichen Hürden, die es insbesondere im datensensiblen deutschen Gesundheitswesen zu überwinden gilt.
Was ist Digitale Medizin? Eine klare Definition
Um die Tragweite der Entwicklung zu verstehen, müssen wir die Begriffe schärfen. Oft werden E-Health, Telemedizin und Digitale Medizin vermischt, doch sie beschreiben unterschiedliche Ebenen der digitalen Durchdringung.
- E-Health (Electronic Health): Dies ist der allumfassende Oberbegriff für den Einsatz von Informations- und Kommunikationstechnologie (IKT) im Gesundheitskontext. Er reicht von der Online-Terminbuchung über Krankenhausinformationssysteme bis zu Gesundheitsportalen.
- Telemedizin: Als Teilbereich von E-Health fokussiert sich die Telemedizin auf die medizinische Versorgung über eine räumliche Distanz. Die Videosprechstunde ist das bekannteste Beispiel, aber auch das Fernmonitoring von chronisch Kranken mittels übertragener Vitaldaten gehört dazu.
- Digitale Medizin (Digital Medicine): Hier wird es revolutionär. Digitale Medizin nutzt Technologie nicht nur als Kommunikationskanal, sondern als eigenständige, evidenzbasierte medizinische Intervention zur Messung oder Behandlung von Krankheiten. Die Software oder das digitale Gerät selbst hat eine direkte therapeutische oder diagnostische Funktion. Eine App, die durch verhaltenstherapeutische Übungen nachweislich Depressionssymptome lindert, ist pure Digitale Medizin – genauso wie ein Roboter, der die Bewegungen eines Chirurgen digital übersetzt und verfeinert.
Folglich ist die Digitale Medizin die Speerspitze der Transformation, die eine qualitativ neue Form der Versorgung verspricht: datengestützt, personalisiert und proaktiv.
Die Säulen der Digitalen Medizin: Technologien, die heilen und helfen
Die Revolution der Digitalen Medizin stützt sich auf mehrere ineinandergreifende technologische Säulen. Jede für sich ist bereits wirkmächtig, doch ihre wahre Stärke entfalten sie im Zusammenspiel.
1. Telemedizin: Die Überwindung von Raum und Zeit
Die Telemedizin hat sich von einer Nischenanwendung zu einem integralen Bestandteil der Versorgung entwickelt. Videosprechstunden sparen Wege und Zeit, Telekonsile ermöglichen Expertenmeinungen über Klinikgrenzen hinweg, und das Telemonitoring von Patienten mit Herzinsuffizienz oder COPD kann Krankenhausaufenthalte verhindern, indem es frühzeitig auf Verschlechterungen hinweist und proaktives Handeln ermöglicht.
2. Gesundheits-Apps auf Rezept (DiGA): Deutschlands digitaler Vorstoß
Mit dem Digitale-Versorgung-Gesetz (DVG) hat Deutschland einen international beachteten Weg eingeschlagen. Digitale Gesundheitsanwendungen (DiGA) können als „Apps auf Rezept“ ärztlich verordnet und von den Krankenkassen erstattet werden. Voraussetzung ist ein strenges Prüfverfahren durch das Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM), das neben Sicherheit und Datenschutz vor allem einen nachgewiesenen medizinischen Nutzen („positiver Versorgungseffekt“) fordert. DiGAs helfen heute schon bei Tinnitus, Migräne, Angststörungen oder unterstützen bei der Physiotherapie nach einer Operation.

3. Wearables und das Internet of Medical Things (IoMT)
Smartwatches, Fitness-Tracker und medizinische Sensoren sind die Fühler der Digitalen Medizin. Sie erfassen kontinuierlich Gesundheitsdaten direkt am Körper – von der Herzfrequenz und deren Variabilität über die Blutsauerstoffsättigung bis hin zum 1-Kanal-EKG, das Vorhofflimmern erkennen kann. Dieses Internet of Medical Things (IoMT) verwandelt die Gesundheitsversorgung von einer reaktiven Momentaufnahme in der Praxis zu einem proaktiven, lebenslangen Prozess.
4. Die Elektronische Patientenakte (ePA): Das vernetzte Fundament
Während Wearables und Apps Daten generieren, ist die Elektronische Patientenakte (ePA) als zentraler, vom Patienten gesteuerter Speicherort gedacht. Sie soll Befunde, Arztbriefe, Medikationspläne und Röntgenbilder bündeln. In der Theorie ist sie das informationelle Rückgrat, das Doppeluntersuchungen vermeidet, die Arzneimittelsicherheit erhöht und im Notfall lebensrettende Informationen bereitstellt. Ihre flächendeckende und reibungslose Implementierung über die Telematikinfrastruktur (TI) ist eine der größten Herausforderungen und zugleich eine Grundvoraussetzung für eine truly integrierte digitale Versorgung.
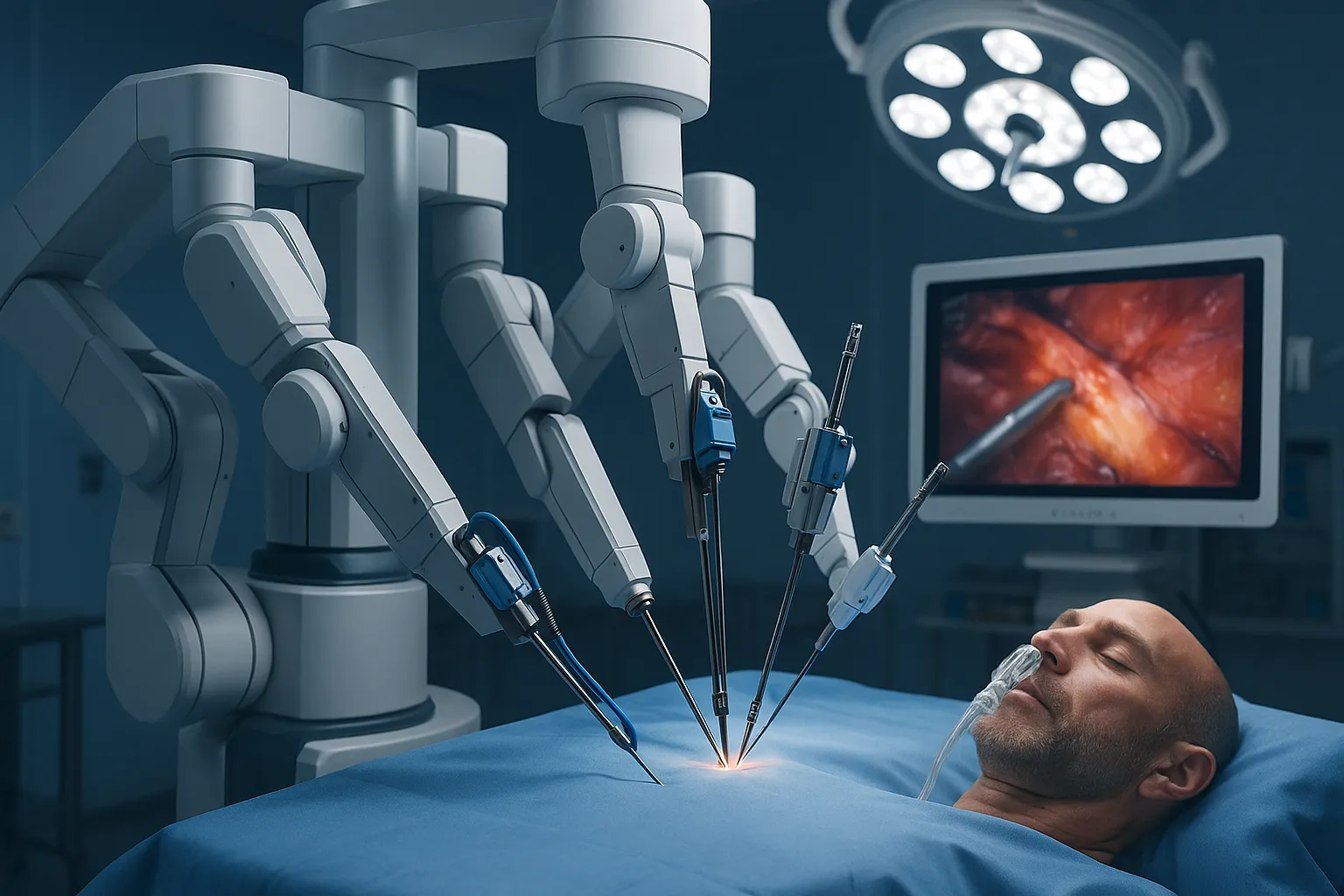
5. Chirurgische Robotik: Die Präzision der digitalen Hand
Während die ePA das informationelle Rückgrat bildet, repräsentiert die chirurgische Robotik die physische Speerspitze der Digitalen Medizin direkt am Patienten. Sie ist weit mehr als nur ein ferngesteuerter mechanischer Arm; sie ist eine hochentwickelte digitale Plattform, die die Chirurgie transformiert.
Was Roboter heute im OP leisten
Das bekannteste System ist der „da Vinci“-Roboter. Er ist kein autonomer Akteur, sondern ein sogenanntes Master-Slave-System, das die Fähigkeiten des Chirurgen erweitert und verfeinert. Der Chirurg sitzt an einer ergonomischen Konsole und steuert die Roboterarme, die über winzige Schnitte (minimalinvasiv) in den Körper des Patienten eingeführt werden. Die heutigen Fähigkeiten sind beeindruckend:
- Übermenschliche Präzision und Ruhe: Die Software übersetzt die Handbewegungen des Chirurgen digital. Dabei filtert sie jegliches natürliche Zittern (Tremor) heraus und kann die Bewegungen skalieren. Eine größere Handbewegung an der Konsole wird in eine mikroskopisch feine Bewegung des Instruments umgewandelt. Dies ermöglicht Nähte und Schnitte an Stellen, die für die menschliche Hand unerreichbar wären.
- Revolutionäre Visualisierung: Der Chirurg blickt nicht mehr mit bloßem Auge oder auf einen 2D-Monitor. Er blickt in eine Konsole, die ihm ein gestochen scharfes, stark vergrößertes und vor allem dreidimensionales Bild des Operationsfeldes liefert. Er taucht visuell in den Körper ein und kann Strukturen wie Nerven und Gefäße in bisher unerreichter Klarheit erkennen.
- Gesteigerte Beweglichkeit: Die an den Roboterarmen befestigten Instrumente verfügen über sogenannte „EndoWrist“-Gelenke. Sie können sich um 360 Grad drehen und in Winkeln abknicken, die das menschliche Handgelenk bei weitem übertreffen. Dies ermöglicht komplexe Manöver auf engstem Raum.
- Bessere Ergonomie und Ausdauer: Der Chirurg sitzt bequem an der Konsole, statt stundenlang ermüdend über den Patienten gebeugt zu stehen. Dies reduziert die körperliche Belastung und fördert die Konzentration bei langen, komplexen Eingriffen.
Eingesetzt werden diese Systeme heute routinemäßig in der Urologie (z.B. Prostataentfernung), Gynäkologie, Herz- und Lungenchirurgie sowie in der Allgemeinchirurgie.
Die Zukunft im Operationssaal: Autonomie und Intelligenz
Die aktuelle Generation der Roboter ist im Wesentlichen ein digitales Werkzeug. Die Zukunft liegt in ihrer Verschmelzung mit Künstlicher Intelligenz, was zu einer schrittweisen Erhöhung der Autonomie führen wird.
- Kurzfristig: Augmented Reality (AR) und Datenfusion: Der nächste Schritt ist die Anreicherung der digitalen Sicht des Chirurgen mit zusätzlichen Informationen. So können 3D-Modelle von Tumoren oder Blutgefäßen aus einem vorab durchgeführten CT-Scan direkt in das Live-Bild eingeblendet werden. Der Roboter könnte den Chirurgen warnen, wenn sich ein Instrument einer kritischen Struktur, etwa einer Hauptarterie oder einem wichtigen Nerv, nähert. Die Operation wird durch diese „digitale Straßenkarte“ noch sicherer.
- Mittelfristig: Semi-Autonomie durch KI: Durch die Analyse von Daten aus Zehntausenden erfolgreicher Operationen kann eine KI lernen, was eine „perfekte Naht“ oder eine „optimale Gewebetrennung“ ausmacht. Zukünftige Systeme könnten dem Chirurgen anbieten, repetitive Standardaufgaben – wie das präzise Setzen einer langen Nahtreihe – teilautomatisiert zu übernehmen. Der Chirurg gibt den Start- und Endpunkt vor und überwacht die Ausführung, während die KI die Aufgabe mit maschineller Perfektion erledigt.
- Langfristig: Spezialisierung und Schwarmrobotik: Statt eines großen Universalroboters wird es eine Vielzahl hochspezialisierter Systeme geben. Miniaturisierte Roboter („Mikro-Bots“), die durch Blutbahnen navigieren, um gezielt Medikamente an einem Tumor abzuliefern oder Verstopfungen zu lösen, sind keine reine Science-Fiction mehr.
- Die Vision: Überwachte Autonomie: Die ultimative Vision ist ein System, das einen vollständigen, standardisierten Eingriff – etwa eine Gallenblasenentfernung – autonom durchführen kann, während der menschliche Chirurg die Prozedur überwacht und jederzeit eingreifen oder Anpassungen für unvorhergesehene Komplikationen vornehmen kann. Der Chirurg wird vom Handwerker zum strategischen Dirigenten.
6. Künstliche Intelligenz (KI) und Big Data: Das Gehirn des Systems
Die wahre Revolution wird erst durch die enge Verknüpfung aller Säulen mit Künstlicher Intelligenz ermöglicht. KI ist das Gehirn, das aus der Flut an Gesundheitsdaten (Big Data) wertvolles Wissen extrahiert.
- In der Diagnostik: KI-Systeme analysieren bereits heute radiologische Bilder präziser und schneller als Menschen und decken Muster auf, die dem menschlichen Auge verborgen bleiben.
- In der Prognostik: KI kann individuelle Krankheitsrisiken vorhersagen, indem sie Genomdaten, Laborwerte und Lebensstildaten aus Wearables kombiniert.
- In der Therapie: KI hilft, personalisierte Behandlungspläne zu erstellen, indem sie voraussagt, welches Medikament bei einem bestimmten Patienten am besten wirken wird (Präzisionsmedizin).
Die großen Chancen: Ein Gewinn für alle
- Für Patienten: Sie werden zu mündigen Partnern ihrer Gesundheit (Patient Empowerment). Die Versorgung wird zugänglicher, sicherer und durch minimalinvasive Robotik schonender. Die Lebensqualität chronisch Kranker steigt, und Prävention wird zur gelebten Realität.
- Für Ärzte und Personal: Sie werden von administrativen und repetitiven Aufgaben entlastet. Digitale Assistenten und Roboter erhöhen ihre Fähigkeiten und schaffen mehr Zeit für das Wichtigste: die menschliche Zuwendung.
- Für das System: Digitale Prozesse und die Vermeidung von Komplikationen (z.B. durch präzisere Chirurgie) steigern die Effizienz und helfen, die Kostenexplosion im Gesundheitswesen zu dämpfen, um es nachhaltig und zukunftsfähig zu machen.
Die Hürden auf dem Weg: Hohe Anforderungen und berechtigte Kritik
Der Weg in die digitale Zukunft der Medizin ist kein Spaziergang. Die Herausforderungen sind immens.
- Datenschutz und Datensicherheit: Gesundheitsdaten sind extrem sensibel. Die Gewährleistung von Sicherheit nach DSGVO-Standards, die Verhinderung von Hackerangriffen und die absolute Hoheit des Patienten über seine Daten sind nicht verhandelbar.
- Interoperabilität: Das deutsche Gesundheitswesen leidet unter einer Zersplitterung von IT-Systemen, die nicht miteinander kommunizieren können (Datensilos). Solange ein reibungsloser, standardisierter Datenaustausch nicht gewährleistet ist, bleibt viel Potenzial ungenutzt.
- Kosten und Zugang: Hightech-Systeme wie Operationsroboter kosten Millionen in der Anschaffung und im Unterhalt. Es muss sichergestellt werden, dass diese Spitzenmedizin nicht nur wenigen Zentren vorbehalten bleibt, sondern allen Patienten zugutekommt.
- Die digitale Kluft: Nicht jeder Mensch ist digital kompetent. Es müssen inklusive Lösungen geschaffen und die digitale Gesundheitskompetenz in der Bevölkerung gefördert werden, um zu verhindern, dass bestimmte Gruppen abgehängt werden.
- Ethik und Verantwortung: Wer haftet, wenn eine KI oder ein Roboter einen Fehler macht? Wie verhindern wir, dass Algorithmen durch voreingenommene Trainingsdaten diskriminieren? Diese Fragen erfordern einen breiten gesellschaftlichen und politischen Diskurs.
Schlussfolgerung Digitale Medizin: Die Zukunft ist eine Mensch-Maschine-Kollaboration
Die Digitale Medizin ist keine ferne Vision mehr; sie ist eine präsente Kraft, die das Gesundheitswesen von Grund auf erneuert. Sie ist ein Ökosystem, in dem Gesundheits-Apps, Telemedizin, KI und Robotik intelligent zusammenspielen. Die chirurgische Robotik zeigt dabei eindrucksvoll, wie diese digitale Transformation ganz konkret im Operationssaal ankommt und die Grenzen des Machbaren verschiebt.
Die Zukunft der Medizin liegt nicht in der Entscheidung zwischen Mensch oder Maschine, sondern in der perfekten Kollaboration beider. Die Technologie wird menschliche Fähigkeiten erweitern, nicht ersetzen. Der Arzt wird vom alleinigen Wissensträger und Handwerker zum empathischen Berater, strategischen Denker und Dirigenten eines digitalen Orchesters, das nur ein Ziel hat: das Leben und die Gesundheit der Menschen zu schützen und zu verbessern. Die Gestaltung dieses Übergangs – verantwortungsvoll, sicher und menschenzentriert – ist die zentrale Aufgabe unserer Zeit.